| Medizinisch überprüft von
Robin Backlund, BHSc
Letztes Update:

Präeklampsie ist ein bedeutendes Gesundheitsanliegen in der Schwangerschaft. Sie wird vom American College of Cardiology als eine hypertensive Störung definiert, die in 2-8% der Schwangerschaften weltweit auftritt und zu erheblicher Morbidität und Mortalität führt.
Diese Erkrankung, die typischerweise nach der 20. Schwangerschaftswoche auftritt, ist gekennzeichnet durch neu auftretende Hypertonie und hohe Proteinwerte im Urin (Proteinurie) und kann verschiedene Organe betreffen.
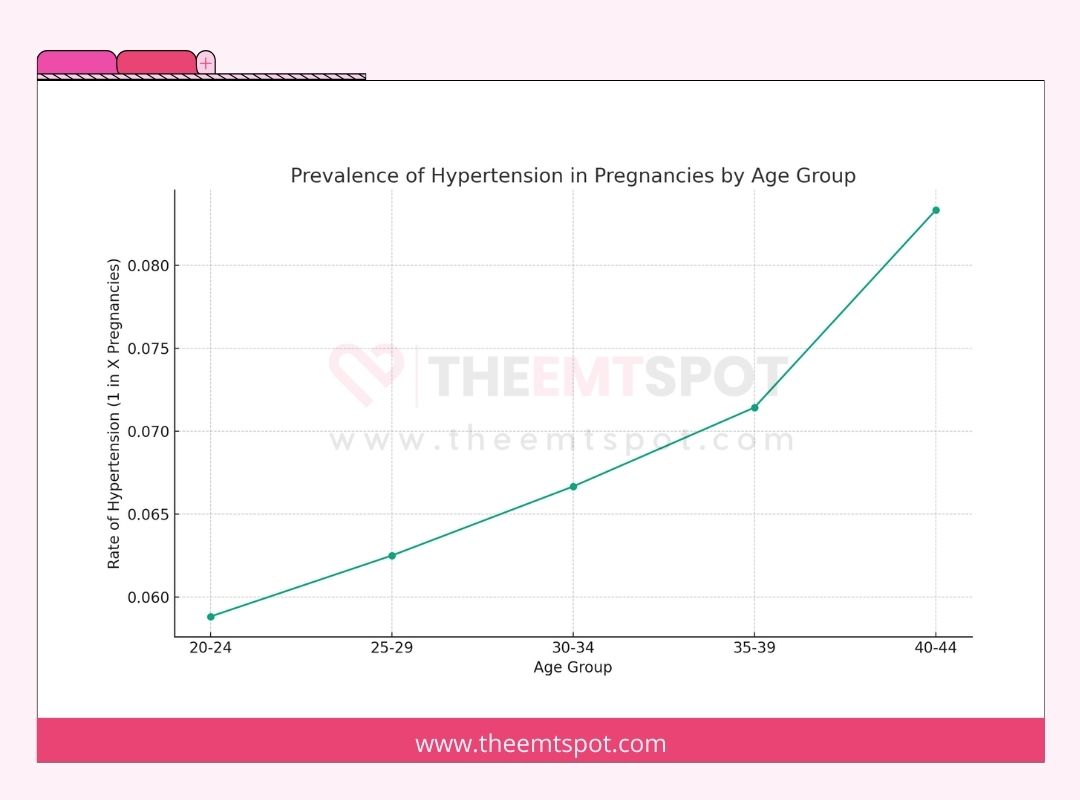
Das Centers for Disease Control and Prevention (CDC) hebt hervor, dass Bluthochdruck, oder Hypertonie, in den USA verbreitet ist und bei 1 von 12 bis 17 Schwangerschaften bei Frauen im Alter von 20 bis 44 Jahren auftritt.
Neben Präeklampsie gibt es andere Formen von Bluthochdruck während der Schwangerschaft:
- Chronische Hypertonie, die vor der Schwangerschaft bestehender Bluthochdruck ist.
- Gestationshypertonie, die sich durch Bluthochdruck nach der 20. Woche ohne zusätzliche Symptome auszeichnet.
- Eklampsie ist eine schwere Form der Präeklampsie, die mit Krampfanfällen einhergeht. Genetik und Ernährung können das Risiko für Eklampsie erhöhen.
Der Unterschied zwischen Präeklampsie und Eklampsie ist entscheidend. Präeklampsie umfasst hohen Blutdruck und möglichen Organschaden, während Eklampsie eine schwerere Form darstellt, die durch das Auftreten von Krampfanfällen gekennzeichnet ist und lebensbedrohlich sein kann.
Präeklampsie wird in zwei Typen eingeteilt: mild und schwer. Während milde Präeklampsie weniger schwere Symptome aufweisen kann und mit enger Überwachung behandelt wird, erfordert schwere Präeklampsie ernstere Symptome und Organbeteiligung, die sofortige medizinische Intervention benötigen.
Das Auftreten von Präeklampsie tritt typischerweise nach der 20. Schwangerschaftswoche auf, kann jedoch früher beginnen und ist bekanntermaßen eine häufige Erkrankung, die etwa 1 von 25 Schwangerschaften in den USA betrifft.
Eine normale Blutdrucktabelle während der Schwangerschaft zeigt je nach Schwangerschaftsstadium unterschiedliche normale Bereiche.
Zum Beispiel liegt der normale systolische Blutdruckwerte im ersten Trimester normalerweise unter 120 mmHg und der diastolische unter 80 mmHg. Diese Bereiche können sich im Verlauf der Schwangerschaft leicht ändern.
Ein Hauptmerkmal der Präeklampsie ist hoher Blutdruck. Dies ist ein kritisches Zeichen für die Diagnose und wird typischerweise von Protein im Urin begleitet, obwohl letzteres nicht immer vorhanden sein muss.
Die primäre Ursache und Risikofaktoren für Präeklampsie sind nicht vollständig verstanden, aber es wird angenommen, dass sie mit Problemen der Plazenta zusammenhängen.
Risikofaktoren sind eine Vorgeschichte von Präeklampsie, Erstschwangerschaft, vorbestehende Erkrankungen wie Hypertonie oder Diabetes, Fettleibigkeit und fortgeschrittenes mütterliches Alter. Genetische Faktoren und Immunreaktionen können ebenfalls eine Rolle spielen.
Die Diagnose umfasst typischerweise die Überprüfung des Blutdrucks und die Beurteilung von Anzeichen wie Nierenfunktionsstörungen.
Die primäre Behandlungsmethode ist die Entbindung, insbesondere in schweren Fällen, wobei niedrig dosierte Aspirin zur Prävention bei Frauen mit hohem Risiko empfohlen wird.
Eine Hauptgefahr der Präeklampsie ist das erhöhte Risiko für kardiovaskuläre und zerebrovaskuläre Komplikationen wie Schlaganfall oder Herzinsuffizienz.
Eine bedeutende Präventionsmethode umfasst Lebensstilanpassungen und möglicherweise niedrig dosiertes Aspirin für Personen mit hohem Risiko.
Inhaltsverzeichnis
Was sind die Typen der Präeklampsie?
Präeklampsie, eine Schwangerschaftskomplikation, tritt in zwei Hauptformen auf: mild und schwer. Das Verständnis dieser Typen ist entscheidend für eine effektive Behandlung und Management.
Milde Präeklampsie
- Milde Präeklampsie ist eine weniger schwere Form der Präeklampsie, einer schwangerschaftsbedingten Erkrankung, die durch hochnormalen Blutdruck gekennzeichnet ist und oft von der Anwesenheit von Protein im Urin begleitet wird.
- Bei milder Präeklampsie sind die Symptome weniger ausgeprägt und können mäßig erhöhte Blutdruckwerte und minimale Proteinurie umfassen.
- Diese Form ermöglicht in der Regel eine engere Überwachung und die Möglichkeit, die Schwangerschaft zu verlängern und die Entbindung zu einem sichereren Zeitpunkt für das Baby zu verzögern, solange der Zustand der Mutter stabil bleibt, ohne Anzeichen von schweren Merkmalen oder Komplikationen.
- Laut einer 2023 veröffentlichten Studie der University of Melbourne ist das Risiko einer Präeklampsie in bestimmten Populationen höher, wie bei schwarzen Frauen und Frauen südasiatischer Herkunft.
Schwere Präeklampsie
- Schwere Präeklampsie ist eine fortgeschrittene Form der Präeklampsie, einer Schwangerschaftskomplikation, die durch signifikant erhöhten Blutdruck gekennzeichnet ist und oft stärker ausgeprägte Proteinurie aufweist.
- Im Gegensatz zur milden Präeklampsie weist schwere Präeklampsie intensivere Symptome und größere Risiken auf, die engere medizinische Überwachung und oft frühere Eingriffe, einschließlich möglicherweise früherer Entbindung, erfordern.
- Eine 2023 durchgeführte Studie der University of Western Ontario identifizierte ein toxisches Protein, cis P-Tau, als zentralen Treiber der Präeklampsie.
- Dieser Durchbruch bietet neue Einblicke in die Ursache und mögliche Behandlung dieser Erkrankung und markiert einen bedeutenden Fortschritt im Verständnis und Management der schweren Präeklampsie.
Was ist der Unterschied zwischen milder und schwerer Präeklampsie?
Der Übergang von milder zu schwerer Präeklampsie kann schnell erfolgen und ist durch eine Eskalation der Symptome und Organschäden gekennzeichnet.
Während milde Präeklampsie möglicherweise mit engmaschiger Überwachung behandelt werden kann, erfordert schwere Präeklampsie oft sofortige medizinische Eingriffe, um die erhöhten Risiken für Mutter und Baby zu bewältigen.
Diese Unterscheidung unterstreicht die Bedeutung einer sorgfältigen Gesundheitsüberwachung während der Schwangerschaft, insbesondere für Frauen mit Präeklampsie.
Aspekt | Milde Präeklampsie | Schwere Präeklampsie |
Blutdruck | Erhöht, aber weniger als 160/110 mmHg | 160/110 mmHg oder höher (Hypertensiver Notfall) |
Protein im Urin | Vorhanden | Vorhanden, oft in höheren Mengen |
Symptome | Oft keine bemerkbaren Symptome; kann Schwellungen der Hände oder des Gesichts, Gewichtszunahme beinhalten | Starke Kopfschmerzen, Sehstörungen, Lichtempfindlichkeit, Müdigkeit, Übelkeit/Erbrechen, seltener Harndrang, Bauch- und Rückenschmerzen |
Organbeteiligung | Deutet auf potenzielle Nierenbeteiligung hin | Beeinflusst signifikant Nieren und Leber; kann zu Flüssigkeit in der Lunge, verminderter Thrombozytenzahl führen |
Risiko für Mutter und Baby | Erfordert Überwachung, um eine Progression zu verhindern | Unmittelbare medizinische Aufmerksamkeit erforderlich aufgrund des hohen Risikos |
Behandlung | Regelmäßige Überwachung; kann Medikamente zur Blutdruckkontrolle beinhalten | Krankenhausaufenthalt, Medikamente zur Blutdruckkontrolle und zur Verhinderung von Krampfanfällen, mögliche frühzeitige Entbindung |
Welche Symptome und Anzeichen gibt es bei Präeklampsie während der Schwangerschaft?
Präeklampsie während der Schwangerschaft äußert sich in unterschiedlichen Schweregraden, und das Verständnis ihrer Symptome ist entscheidend für eine rechtzeitige Diagnose und Behandlung.
Die Symptome können in solche, die mit milder und schwerer Präeklampsie verbunden sind, unterteilt werden, was unten näher erläutert wird.
Symptome der milden Präeklampsie
Milde Präeklampsie kann ohne bemerkbare Symptome auftreten, weshalb regelmäßige pränatale Untersuchungen unerlässlich sind.
Dr. Christina Buchanan, eine Gynäkologin am Providence St. Jude Medical Center, erklärt auf verywellfamily.com:
„Das erste Anzeichen einer Präeklampsie kann hochnormaler Blutdruck beim Arztbesuch zusammen mit Protein im Urin sein.“
Sie fügte hinzu:
„Blutdruckwerte über 140/90 und Urinprotein über oder gleich 300 mg/24 Stunden können auf milde Präeklampsie hinweisen.“
Zusammenfassend sind die Symptome der Präeklampsie unten aufgeführt.

- Mäßig erhöhte Blutdruckwerte
- Minimale Proteinurie (Protein im Urin)
- Mögliche Schwellung in Händen und Füßen
- Leichter Kopfschmerz
- Gelegentliche Sehstörungen, wie Verschwommenheit oder Lichtempfindlichkeit
- Leichte obere Bauchbeschwerden
Symptome der schweren Präeklampsie
Schwere Präeklampsie zeigt deutlichere Symptome; diese Symptome werden jedoch oft erst bemerkbar, nachdem bereits ein Schaden entstanden ist.
Laut Dr. Sherry Ross vom Providence Saint John’s Health Center:
„Wenn der Blutdruck einer schwangeren Person über 160/110 liegt und die Urinproteinurie auf einem Urinstreifen 3+ oder höher misst, kann eine Diagnose einer schweren Präeklampsie gestellt werden.“
Sie betonte auch:
„Schwere Präeklampsie kann zu Krampfanfällen, Plazentaablösung und Tod von Fötus und Mutter führen, daher sind eine frühzeitige Diagnose und Eingreifen eine Frage von Leben und Tod.“
Trotz ihres riskanten Charakters können einige Symptome, wie unten erwähnt, bei der Früherkennung und effektiven Behandlung helfen.

- Geringe Urinausscheidung
- Schmerzen im rechten oberen Bauchbereich
- Abnorme Leberfunktionstestergebnisse
- Niedrige Thrombozytenzahl
- Schlechtes fetale Wachstum
- Erbrechen
- Starke Kopfschmerzen
- Plötzliche Schwellungen der Füße, Knöchel, des Gesichts und der Hände.
Was sind die Ursachen und Risikofaktoren von Präeklampsie?
Die Ursachen und Risikofaktoren von Präeklampsie sind vielschichtig, wobei mehrere Bedingungen und Umstände die Wahrscheinlichkeit ihrer Entwicklung während der Schwangerschaft erhöhen.
Die Mayo Clinic hat eine umfassende Überprüfung der Ursachen und Risikofaktoren durchgeführt. Laut ihren Erkenntnissen gibt es einige Faktoren, auf die Sie achten sollten, wenn Sie schwanger sind.
- Präeklampsie in einer früheren Schwangerschaft: Frauen, die in früheren Schwangerschaften Präeklampsie erlebt haben, haben ein höheres Risiko.
- Mehrlingsschwangerschaft: Mehr als ein Baby zu haben (wie Zwillinge oder Drillinge) erhöht das Risiko.
- Chronischer Bluthochdruck: Frauen mit einer Vorgeschichte von Hypertonie vor der Schwangerschaft sind anfälliger.
- Diabetes: Eine Person mit vorbestehendem Diabetes hat ein erhöhtes Risiko für Präeklampsie.
- Nierenerkrankungen: Vorbestehende Nierenerkrankungen können das Risiko für Präeklampsie erhöhen.
- Autoimmunerkrankungen: Krankheiten wie Lupus können die Wahrscheinlichkeit von Präeklampsie erhöhen.
- Nutzung von In-vitro-Fertilisation: Frauen, die durch IVF schwanger werden, haben möglicherweise ein erhöhtes Risiko.
Ein Hauptfaktor ist die Inkonsistenz in den nationalen Richtlinien für fetale Überwachung bei Präeklampsie-Schwangerschaften.
Eine Studie aus dem Jahr 2019, die von Prof. Racheal Fox und ihrem Team im Journal of Clinical Medicine veröffentlicht wurde, hebt diese Diskrepanz hervor und fordert einen evidenzbasierten Ansatz, um herauszufinden, wie und wie oft diese Krankheit bewertet werden sollte.
Verursacht Stress Präeklampsie?
Nach aktuellem medizinischen Verständnis und Forschung verursacht Stress nicht direkt Präeklampsie.
Stress kann jedoch zu hohem Blutdruck während der Schwangerschaft führen, was das Risiko für ernsthafte Zustände wie Präeklampsie, Frühgeburt und ein geringes Geburtsgewicht des Babys erhöht.

Eine Studie, die im Journal Obstetrical and Gynecological Survey detailliert beschrieben wurde, untersuchte die Beziehung zwischen psychischem Stress und Präeklampsie.
Die Ergebnisse legen nahe, dass Stress zwar ein Faktor für die allgemeine Gesundheit ist, insbesondere während der Schwangerschaft, aber keine direkte Ursache für Präeklampsie darstellt.
Präeklampsie wird angenommen, dass sie aus einer Kombination von genetischen, ernährungsbedingten und umweltbedingten Faktoren resultiert, wobei eine abnormale Plazentaentwicklung eine wesentliche Rolle spielt.
Kann man Präeklampsie ohne hohen Blutdruck haben?
Präeklampsie ist typischerweise durch hohen Blutdruck gekennzeichnet, es gibt jedoch Fälle, in denen sie ohne dieses klassische Symptom auftreten kann.
Einige Gesundheitseinrichtungen stellen fest, dass schwangere Frauen, auch solche ohne Vorgeschichte von hohem Blutdruck, Präeklampsie entwickeln und möglicherweise nicht die offensichtlicheren Symptome zeigen, die mit der Erkrankung verbunden sind.
Dies unterstreicht die Bedeutung einer Früherkennung, da das Fehlen von hohem Blutdruck Präeklampsie nicht unbedingt ausschließt.
Der Fallbericht „Atypical preeclampsia – Gestational proteinuria“ aus dem Jahr 2017 im Journal of Family Medicine and Primary Care präsentiert einen ungewöhnlichen Fall von Präeklampsie ohne hohen Blutdruck, was die Bedeutung der Erkennung atypischer Symptome in der Präeklampsie-Management unterstreicht.
Dieser Fall deutet darauf hin, dass es atypische Präsentationen von Präeklampsie geben kann, bei denen Hypertonie kein präsentierendes Merkmal ist.
Es ist jedoch wichtig zu beachten, dass solche Fälle relativ selten sind, und es ist mehr Forschung nötig, um vollständig zu verstehen, wie Präeklampsie in Abwesenheit von hohem Blutdruck entstehen kann.
Wie wird Präeklampsie diagnostiziert?
Die Diagnose von Präeklampsie beinhaltet eine Kombination aus regelmäßigen Gesundheitschecks und spezifischen Tests.
Während der pränatalen Besuche überwacht der Arzt den Blutdruck der schwangeren Frau, wobei Messungen von 140/90 mmHg oder höher nach der 20. Schwangerschaftswoche auf ein potentielles Problem hinweisen.
Der diagnostische Prozess folgt den Kriterien des American College of Obstetricians and Gynecologists (ACOG), die wie folgt dargelegt sind.
- Hoher Blutdruck: Wenn ein Blutdruckwert von 140/90 mmHg oder höher zweimal aufgezeichnet wird, jeweils mindestens 4 Stunden auseinander, bei einer Frau, die zuvor vor der 20. Schwangerschaftswoche normalen Blutdruck hatte.
- Proteinurie: Vorhandensein von Protein im Urin, bestätigt durch einen Urintest.
- Andere Organdysfunktion (wenn keine Proteinurie vorliegt): Anzeichen von Nieren- oder Leberbeteiligung, neurologische Symptome oder hämatologische Veränderungen können ebenfalls auf Präeklampsie hinweisen.
- Blutgerinnungsanomalien: Anomalien in den Blutgerinnungsmechanismen des Körpers, die zu erhöhter oder verminderter Gerinnselbildung führen, deuten auf Präeklampsie hin.
- Ultraschalluntersuchung: Ultraschallbilder des Babys können nicht-invasive diagnostische Informationen über Anomalien im Wachstum des Babys liefern.
- Körperliche Untersuchung: Überprüfungen der fetalen Herzfrequenz und körperliche Untersuchungen auf Schwellungen oder Bauchempfindlichkeit sind entscheidend für die Diagnose von Präeklampsie.
Dieser facettenreiche Ansatz stellt eine gründliche Bewertung sicher, die für die Gesundheit und Sicherheit sowohl der Mutter als auch des Babys von entscheidender Bedeutung ist.
Welche Behandlungsmethoden gibt es für Präeklampsie?
Die Behandlung von Präeklampsie hängt weitgehend vom Schwangerschaftsstadium und der Schwere der Erkrankung ab. Das Hauptziel ist es, die Gesundheit von Mutter und Fötus zu managen und Risiken zu minimieren.
Laut dem Eunice Kennedy Shriver National Institute of Child Health and Human Development (NIHCHD) wird das Baby typischerweise entbunden, um Präeklampsie zu behandeln und weitere Probleme zu verhindern, wenn die Schwangerschaft 37 Wochen oder mehr erreicht hat.
Wenn die Schwangerschaft jedoch unter 37 Wochen liegt, können Behandlungsmöglichkeiten in Betracht gezogen werden, die dem Baby mehr Zeit zur Reifung lassen, abhängig von der Schwere der Erkrankung.
Die von NIHCHD und verschiedenen anderen Gesundheitseinrichtungen wie der Mayo Clinic und der Cleveland Clinic empfohlenen Behandlungsprotokolle umfassen Folgendes.
- Diagnose und Behandlungsbeginn: Nach der Diagnose von Präeklampsie wird die Patientin eng überwacht und zur weiteren Bewertung und Behandlung an einen Spezialisten überwiesen. Dies kann regelmäßige Nachuntersuchungen oder einen Krankenhausaufenthalt für intensivere Überwachung beinhalten.
- Behandlung basierend auf dem Gestationsalter: Behandlungsstrategien variieren je nach Gestationsalter und Schwere der Präeklampsie. Nach 37 Wochen wird die Entbindung in der Regel eingeleitet, um die Erkrankung zu lösen.
- Präeklampsie vor dem Geburtstermin: Wenn Präeklampsie vor dem Geburtstermin ohne schwere Merkmale auftritt, kann die Entbindung bis zur 37. Woche verzögert werden, um das Wachstum des Fötus zu ermöglichen. Schwere Merkmale können eine frühere Entbindung erforderlich machen, um Komplikationen zu verhindern.
- Überwachung von Mutter und Fötus: Während der verzögerten Entbindung umfasst die enge Überwachung häufige Blutdruckkontrollen, Leber- und Nierenfunktionstests und Blutplättchenzählungen für die Mutter. Die fetale Überwachung beinhaltet nicht belastende Tests und Ultraschalluntersuchungen.
- Medikamenteneinsatz: Medikamente können den Blutdruck senken und das Schlaganfallrisiko bei der Mutter verringern, behandeln jedoch nicht die zugrunde liegenden Plazentaprobleme oder verhindern das Fortschreiten der Krankheit.
- Vaginale vs. Kaiserschnittentbindung: Die Entbindungsmethode hängt von Faktoren wie der Position des Fötus, dem Zustand des Gebärmutterhalses und dem Gesamtzustand des Fötus ab. In den meisten Fällen ist eine vaginale Entbindung möglich.
- Steroidverabreichung: Steroide wie Betamethason werden bei wahrscheinlichen Frühgeburten (vor der 34. Woche) verabreicht, um die fetale Lungenentwicklung zu verbessern und Komplikationen bei Frühgeburten zu reduzieren.
Was sind die besten Medikamente für Präeklampsie?
Der Schwerpunkt der Medikamente zur Behandlung von Präeklampsie liegt auf der Symptomkontrolle, insbesondere der Behandlung von hohem Blutdruck und der Verhinderung von Komplikationen.
In Notfallsituationen, die mit Präeklampsie verbunden sind, werden häufig Medikamente wie intravenöses (IV) Hydralazin, Labetalol und orales Nifedipin eingesetzt.
Diese Medikamente sind wirksam bei der schnellen Reduzierung von erhöhten Blutdruckwerten und werden in der Regel in einem Krankenhaus unter enger Aufsicht verabreicht.
Ein Artikel im Journal Drugs von Catherine M. Brown und Vesna D. Garovic hebt die wichtigsten Medikamente hervor, die bei Frauen mit Präeklampsie eingesetzt werden.
Sie empfehlen Methyldopa und Labetalol als geeignete Erstlinienoptionen zur Kontrolle von hohem Blutdruck bei Präeklampsie.
Methyldopa wird aufgrund seines Sicherheitsprofils während der Schwangerschaft lange eingesetzt, während Labetalol bevorzugt wird, da es den Blutdruck effektiv kontrolliert, ohne die fetale Herzfrequenz signifikant zu beeinflussen.
Es ist wichtig zu wissen, dass bestimmte Medikamente nicht empfohlen werden, um Präeklampsie zu behandeln.
Insbesondere Beta-Blocker und Angiotensin-Converting-Enzyme (ACE)-Inhibitoren werden aufgrund ihrer möglichen nachteiligen Auswirkungen auf den sich entwickelnden Fötus generell vermieden.
Gibt es eine Heilung für Präeklampsie?
Derzeit gibt es keine definitive Heilung für Präeklampsie, und die wirksamste Behandlung besteht oft darin, das Baby zu entbinden, was die Erkrankung auflösen kann.
Die Entscheidung zur Entbindung hängt jedoch vom Stadium der Schwangerschaft und der Schwere der Erkrankung ab.
Laut dem Praxisbulletin mit dem Titel “Gestational Hypertension and Preeclampsia” des ACOG wird das Management der Erkrankung als beste Praxis angesehen.
Wenn es für eine sichere Entbindung zu früh ist, verschiebt sich der Fokus darauf, die Schwangerschaft so lange wie möglich sicher für Mutter und Baby zu verlängern.
Dieser Managementansatz kann eine enge Überwachung, Medikamente zur Kontrolle des Blutdrucks und manchmal einen Krankenhausaufenthalt umfassen.
Weitere Forschung ist notwendig, um die Ursache dieser Krankheit zu klären und ein besseres Verständnis der zugrunde liegenden Ursachen von Präeklampsie zu erlangen.
Was sind die häufigsten Komplikationen bei Präeklampsie?
Präeklampsie kann zu mehreren Komplikationen führen, von denen einige lebensbedrohlich sein können.
Diese Komplikationen entstehen durch die Auswirkungen von hohem Blutdruck auf verschiedene Organe und Systeme im Körper.
Ian Wilkinson, ein klinischer Pharmakologe und Professor für Therapeutik an der Universität Cambridge, hebt die Schwere dieser Komplikationen in The Guardian hervor.
„Die beiden Hauptkomplikationen bei Präeklampsie sind Schlaganfall und anhaltende Krämpfe“, erklärt er.
Er fügte hinzu:
„Bei Präeklampsie kann der erhöhte Blutdruck und die durchlässigen Kapillaren eine Blutung im Gehirn verursachen, die zu einem Schlaganfall führt. Darüber hinaus kann eine Entzündung im Gehirn Krämpfe (Krampfanfälle) auslösen.“
Wilkinson stellt fest, dass Komplikationen häufig tödlich werden, wenn Symptome wie starke Kopfschmerzen nicht als Notfallzeichen erkannt werden oder wenn die Überwachung nicht so gründlich ist, wie es erforderlich wäre.
Die häufigsten Komplikationen bei Präeklampsie sind unten aufgeführt.

- Schlaganfall: Durch hohen Blutdruck und durchlässige Kapillaren, die zu Blutungen im Gehirn führen.
- Krämpfe (Eklampsie): Verursacht durch Entzündungen im Gehirn.
- HELLP-Syndrom: Ein fortgeschrittenes Stadium der Präeklampsie, das sowohl die Leber als auch das Blut betrifft.
- Organschäden: Insbesondere an den Nieren, der Leber und dem Gehirn aufgrund von erhöhtem Blutdruck.
- Fetale Komplikationen: Einschließlich Wachstumsverzögerung, Frühgeburt und niedrigem Geburtsgewicht.
- Plazentaablösung: Wenn sich die Plazenta vorzeitig von der Gebärmutter löst, was zu Blutungen führt.
- Herz-Kreislauf-Probleme: Präeklampsie erhöht das Risiko für zukünftige Herzerkrankungen.
Wie wirkt sich Präeklampsie auf die Mutter aus?
Präeklampsie hat erhebliche Auswirkungen auf die Gesundheit der Mutter. Laut einer Studie, die in BMC Pregnancy and Childbirth veröffentlicht wurde, ist sie eine der Hauptursachen für mütterliche Todesfälle weltweit, wobei Schwangerschaften mit Präeklampsie höhere Sterblichkeitsraten aufweisen als Schwangerschaften ohne Präeklampsie.
Die Erkrankung hat eine multifaktorielle Ursache, die von Faktoren wie mütterlichem Alter, bestehenden medizinischen Erkrankungen wie chronischem Bluthochdruck und Diabetes, Fettleibigkeit sowie bestimmten genetischen und Umweltfaktoren beeinflusst wird.
Laut NICHD wirkt sich Präeklampsie auf die folgenden Aspekte der mütterlichen Gesundheit aus.
- Hoher Blutdruck: Das Hauptsymptom kann zu schwerwiegenden kardiovaskulären Komplikationen führen.
- Organschäden: Besonders betroffen sind die Nieren, die Leber und das Gehirn, was langfristige Gesundheitsprobleme zur Folge haben kann.
- Schwere Komplikationen: Einschließlich Eklampsie (Krämpfe), Schlaganfall und HELLP-Syndrom (Hämolyse, erhöhte Leberenzyme, niedrige Thrombozytenzahl).
- Auswirkungen auf die zukünftige Gesundheit: Frauen mit einer Vorgeschichte von Präeklampsie haben ein höheres Risiko für kardiovaskuläre Erkrankungen später im Leben.
- Gesamtauswirkungen auf die Gesundheit: Stellt eine erhebliche langfristige Bedrohung für die mütterliche Gesundheit dar aufgrund der durch hohen Blutdruck verursachten Schäden.
Wie wirkt sich Präeklampsie auf das Baby aus?
Präeklampsie kann während der Schwangerschaft erhebliche Auswirkungen auf das Baby haben und zu verschiedenen Komplikationen führen.
Laut NICHD kann Präeklampsie Probleme mit der Plazenta früh in der Schwangerschaft verursachen, was zu mehreren Auswirkungen auf den Fötus führt. Die folgenden Punkte skizzieren weitere Auswirkungen auf das Baby.
- Unzureichender Sauerstoff und Nährstoffe führen zu beeinträchtigtem fetalen Wachstum.
- Ein erhöhtes Risiko für Frühgeburt.
- Die Möglichkeit einer Totgeburt, insbesondere bei Fällen von Plazentaablösung.
- Die Möglichkeit von Säuglingssterblichkeit in schweren Fällen.
- Langfristige Gesundheitsprobleme für Frühgeborene, einschließlich Lernstörungen, Zerebralparese, Epilepsie, Taubheit und Blindheit.
Zusätzlich können Babys, die im Mutterleib unzureichend wachsen, ein erhöhtes Risiko für Erkrankungen wie Diabetes, Herzinsuffizienz und Bluthochdruck im späteren Leben haben.
Die NHS betont, dass die meisten Fälle von Präeklampsie nicht zu Problemen führen und sich oft kurz nach der Geburt verbessern, obwohl die Möglichkeit schwerwiegender Komplikationen besteht.
Diese Komplikationen können sowohl die Mutter als auch ihr Baby betreffen, einschließlich des Risikos einer Eklampsie, einer Erkrankung, die Krämpfe umfasst und für Mutter und Baby lebensbedrohlich sein kann, obwohl solche Fälle selten sind.
Kann man bei Präeklampsie eine vaginale Geburt haben?
Frauen mit Präeklampsie können tatsächlich eine vaginale Geburt haben, obwohl die Entscheidung zwischen einer vaginalen Entbindung und einem Kaiserschnitt von verschiedenen Faktoren abhängt, die die Gesundheit von Mutter und Baby betreffen.

Laut einem Bericht des American Family Physician werden etwa 40 % der Frauen mit Präeklampsie überwacht, um eine sichere vaginale Entbindung zu ermöglichen, während der Rest möglicherweise einen Kaiserschnitt benötigt.
Diese Entscheidung basiert auf dem spezifischen Zustand von Mutter und Baby, um die sicherste und geeignetste Entbindungsmethode zu wählen.
Während schwangere Frauen mit Präeklampsie oft zu einem Kaiserschnitt ermutigt werden, aufgrund von Risiken wie Frühgeburt und potenziellen Schwierigkeiten während der Wehen, bleibt die natürliche Geburt unter bestimmten Bedingungen eine Möglichkeit.
Insbesondere wenn der Fötus bis zur 35. oder 36. Woche entwickelt ist und der Muttermund der Mutter weich und bereit für die Entbindung ist, kann eine natürliche Geburt eine praktikable Option sein.
In solchen Fällen wird der Arzt ein ausführliches Gespräch mit der schwangeren Frau führen und eine enge Überwachung während des gesamten Geburtsprozesses sicherstellen.
Dieser Ansatz stellt sicher, dass die Entbindungsmethode im besten Interesse von Mutter und Baby angepasst wird und berücksichtigt die spezifischen Umstände der Präeklampsie.
Geht Präeklampsie nach der Entbindung weg?
Ja, die Anzeichen und Symptome der Präeklampsie verschwinden nach der Entbindung meistens innerhalb von 6 Wochen.
Das NICHD betont diesen Aspekt und hebt die Bedeutung der Nachsorge für Frauen hervor, die Präeklampsie erlebt haben.
Es ist jedoch wichtig zu beachten, dass der mit Präeklampsie verbundene hohe Blutdruck manchmal in den ersten Tagen nach der Entbindung noch zunehmen kann.
Daher bleiben Frauen, die an Präeklampsie gelitten haben, bis zu 6 Wochen nach der Geburt ihres Babys gefährdet.
Dieser Zeitraum, der als postpartale Präeklampsie bekannt ist, birgt ein höheres Todesrisiko, was die Notwendigkeit einer kontinuierlichen Überwachung und Pflege auch nach der Geburt des Babys zeigt.
Was ist postpartale Präeklampsie?
Postpartale Präeklampsie ist eine seltene, aber schwerwiegende Erkrankung, die durch erhöhten Blutdruck und übermäßiges Eiweiß im Urin nach der Geburt des Babys gekennzeichnet ist.
Im Gegensatz zur Präeklampsie, die normalerweise während der Schwangerschaft auftritt und sich oft nach der Geburt bessert, tritt die postpartale Präeklampsie in der Zeit nach der Entbindung auf.
Laut Mayo Clinic entwickeln sich die meisten Fälle dieser Erkrankung innerhalb von 48 Stunden nach der Geburt. Sie kann jedoch auch später auftreten, manchmal bis zu sechs Wochen oder länger nach der Geburt, was als späte postpartale Präeklampsie bezeichnet wird.
Das Fortbestehen oder das Auftreten dieser Symptome in der postpartalen Periode erfordert sorgfältige Überwachung und schnelle Behandlung.
Wird die postpartale Präeklampsie nicht behandelt, kann dies zu ernsthaften Problemen führen, einschließlich des Auftretens von Krampfanfällen.
Die Erkrankung birgt erhebliche Gesundheitsrisiken und erfordert sofortige medizinische Eingriffe, um möglicherweise lebensbedrohliche Komplikationen für die frischgebackene Mutter zu verhindern.
Frauen und medizinisches Fachpersonal müssen auf Anzeichen von Präeklampsie achten, die nach der Entbindung auftreten.
Tritt Präeklampsie in zukünftigen Schwangerschaften wieder auf?
Es besteht die Möglichkeit, dass Präeklampsie in zukünftigen Schwangerschaften wieder auftritt, aber das Risiko variiert stark.
Laut preeclampsia.org liegt das Wiederholungsrisiko von Präeklampsie in nachfolgenden Schwangerschaften zwischen 13 % und 65 %.
Diese Variation wird durch verschiedene Faktoren beeinflusst, darunter Ethnizität, geografische Region und die Art der klinischen Eingriffe in früheren Schwangerschaften.
Eine Veröffentlichung im European Journal of Obstetrics & Gynecology and Reproductive Biology bietet weitere Einblicke und besagt, dass bestimmte Nahrungsergänzungsmittel oder Medikamente die Wahrscheinlichkeit einer wiederkehrenden Präeklampsie verringern könnten.
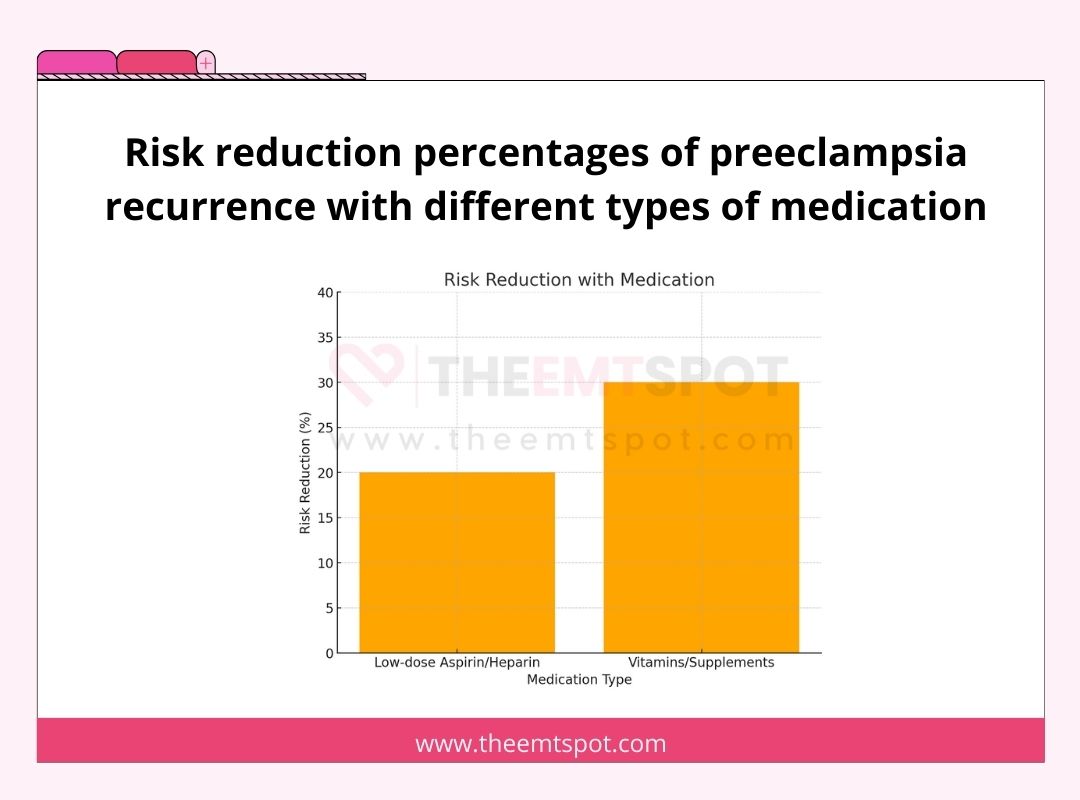
So hat sich gezeigt, dass die Einnahme von niedrig dosiertem Aspirin oder Heparin das Risiko einer wiederkehrenden Präeklampsie um 20 % bis 30 % senkt.
Vitamin D, Omega-3-Fettsäuren, Kalzium und Folsäure können ebenfalls das Risiko verringern.
Magnesium wurde auch als wirksam zur Reduzierung des Risikos von schwangerschaftsinduziertem Bluthochdruck in einigen Fällen gefunden.
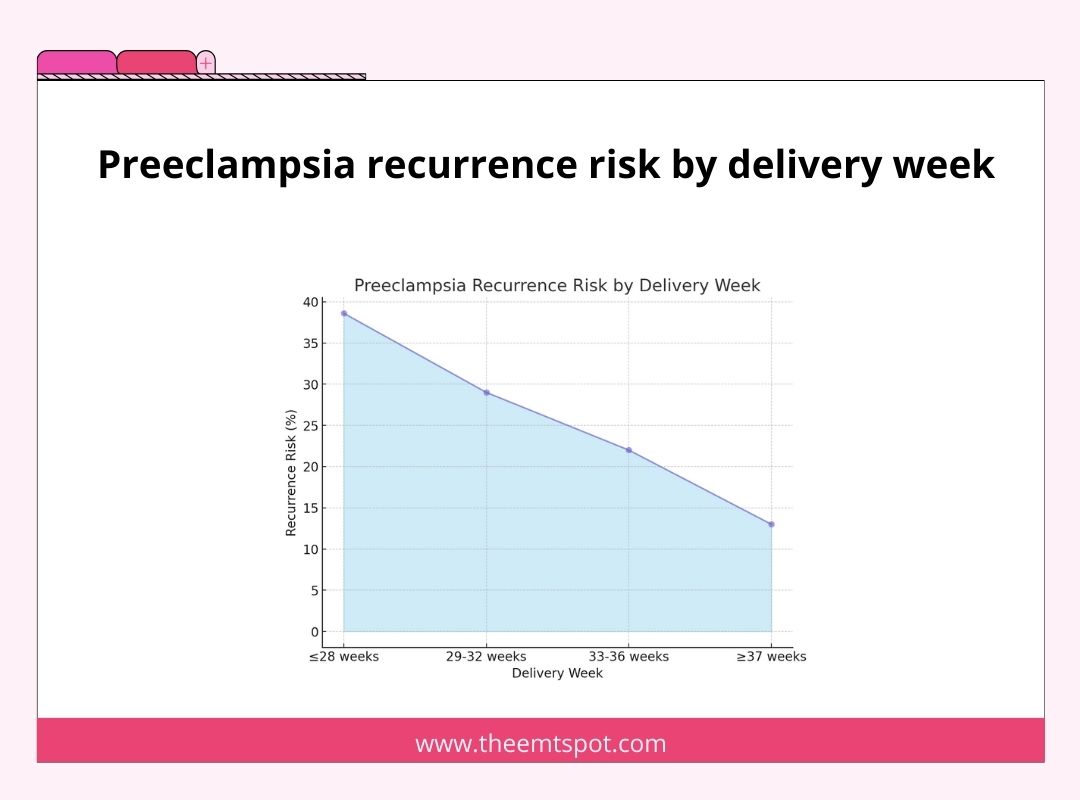
Auch der Zeitpunkt der ersten Entbindung spielt eine Rolle. Das Risiko einer erneuten Präeklampsie ist höher (38,6 %), wenn die erste Entbindung bei oder vor 28 Schwangerschaftswochen erfolgte.
Dieses Risiko sinkt mit späteren Entbindungen. D.h. 29 % für Entbindungen zwischen 29-32 Wochen, 22 % für 33-36 Wochen und 13 % für Entbindungen in der 37. Woche oder später.
Je früher die Präeklampsie in einer früheren Schwangerschaft auftritt, desto größer ist das Risiko in nachfolgenden Schwangerschaften.
Wie kann Präeklampsie während der Schwangerschaft verhindert werden?
Die Prävention von Präeklampsie während der Schwangerschaft beinhaltet die Anwendung einer Reihe von Gesundheitsstrategien, wie durch Forschungen des Journal of Pregnancy berichtet.
Ein wichtiger Ansatz ist das diätetische Management, besonders für Frauen mit kalziumarmer Ernährung.
Die Gabe von Kalzium in hoher Dosis wurde als möglicherweise nützlich zur Verringerung des Risikos von Präeklampsie identifiziert.
Shireen Meher, Beraterin für maternofetale Medizin am Birmingham Women’s and Children’s NHS Foundation Trust, UK, hebt eine Überprüfung klinischer Studien hervor, die eine Reduzierung des Risikos von Präeklampsie um etwa 36 % durch die Gabe von Mineralien in hoher Dosis zeigte.
Sie betont jedoch die Notwendigkeit zur Vorsicht und sagt:
“Die Qualität dieser Daten wurde als relativ niedrig eingestuft, aufgrund signifikanter Unterschiede im zugrunde liegenden Risiko von Präeklampsie bei den teilnehmenden Frauen, was bedeutet, dass mehr Beweise benötigt werden.”
Meher erklärt die Logik hinter diesem Ansatz:
“Es wird angenommen, dass niedriger Kalziumgehalt den Blutdruck erhöhen kann, indem er die Freisetzung von Hormonen wie dem Parathormon und Renin auslöst. Die Gabe von Kalziumpräparaten könnte diese Hormonfreisetzung verringern und das Verengen der Blutgefäße verhindern, was zu Bluthochdruck führt.”
Zusätzlich zu Ernährungsumstellungen ist regelmäßige pränatale Pflege entscheidend für die frühzeitige Erkennung und Behandlung von Anzeichen von Präeklampsie.
Ein gesunder Lebensstil, einschließlich regelmäßiger Bewegung, die Aufrechterhaltung eines gesunden Gewichts und der Verzicht auf schädliche Substanzen wie Tabak und übermäßiger Alkohol, spielt ebenfalls eine Rolle bei der Prävention.
Die regelmäßige Überwachung des Blutdrucks kann bei der frühzeitigen Erkennung und Behandlung von Hypertonie helfen, einem Schlüsselfaktor bei Präeklampsie.
Hilft Aspirin wirklich, Präeklampsie zu verhindern?
Ja, Aspirin hilft bei der Prävention von Präeklampsie. Dies wird sowohl von der U.S. Preventive Services Task Force (USPSTF) als auch vom American College of Obstetricians and Gynecologists (ACOG) unterstützt, die eine tägliche Einnahme von niedrig dosiertem Aspirin (81 mg) für Frauen empfehlen, die ein hohes Risiko für die Entwicklung von Präeklampsie haben.
Ab der 12. Schwangerschaftswoche wird bei Hochrisikofrauen eine bescheidene Abnahme der Wahrscheinlichkeit von Präeklampsie beobachtet, ohne dass es zu negativen Auswirkungen auf den Fötus, erhöhter mütterlicher Blutung oder Plazentaproblemen kommt.
Dies ist besonders vorteilhaft für Frauen mit einer Vorgeschichte von Präeklampsie, insbesondere für diejenigen, die frühzeitig entbunden haben.
Aspirin ist am besten für bestimmte Gruppen von schwangeren Frauen geeignet:
- Frauen mit chronischem Bluthochdruck, Nierenerkrankungen, Autoimmunerkrankungen, Typ-1- oder Typ-2-Diabetes.
- Schwangere mit Mehrlingen (z. B. Zwillingen oder Drillingen).
- Frauen mit mehreren Risikofaktoren für Präeklampsie, wie Erstschwangerschaft, höheres mütterliches Alter, BMI über 30, familiäre Vorgeschichte von Präeklampsie und bestimmte soziodemografische Merkmale.
Aspirin sollte zwischen der 12. und 28. Schwangerschaftswoche verabreicht werden, vorzugsweise vor der 16. Woche, und täglich bis zur Entbindung fortgesetzt werden.
Die Überprüfung durch die USPSTF ergab keinen signifikanten Unterschied in Blutungsproblemen, wie mütterlichen Blutungen, fetalen Gehirnblutungen oder vorzeitiger Ablösung der Plazenta von der Gebärmutterwand, zwischen der Aspirin- und der Placebogruppe.
Dies deutet darauf hin, dass die Verwendung von niedrig dosiertem Aspirin während der Schwangerschaft sicher ist und das Risiko schwerwiegender Blutungskomplikationen nicht erhöht.
Warum ist es wichtig, den Blutdruck zu überwachen, wenn Sie Präeklampsie haben?
Die Überwachung des Blutdrucks ist von entscheidender Bedeutung, wenn Sie an Präeklampsie leiden, da sie dazu beiträgt, die Erkrankung effektiv zu verwalten und zu kontrollieren.
Eine 2023 in BMC Pregnancy and Childbirth von Atluri et al. veröffentlichte Studie ergab, dass eine häusliche Überwachung die Ergebnisse für Patientinnen verbessert und Risiken sowohl für die Mutter als auch für das Baby reduziert.
Regelmäßige Überwachung ermöglicht die frühzeitige Erkennung signifikanter Veränderungen des Blutdrucks, was entscheidend ist, um schwerwiegende Komplikationen im Zusammenhang mit Präeklampsie, wie Schlaganfall, Organschäden und Eklampsie (Krämpfe), zu verhindern.
Hoher Blutdruck ist ein wichtiger Indikator für die Schwere und den Fortschritt der Präeklampsie, und seine Kontrolle ist entscheidend für die Gesundheit und Sicherheit sowohl der Mutter als auch des Babys.
Frauen mit Präeklampsie können zu Hause Blutdruckmessgeräte verwenden, um ihren Blutdruck zu überwachen.
Diese Geräte bieten eine bequeme Möglichkeit, den Blutdruck regelmäßig zu überprüfen, ohne ständig einen Gesundheitsdienstleister aufsuchen zu müssen.
Es ist wichtig, ein zuverlässiges und klinisch validiertes Monitorgerät auszuwählen und die Anweisungen sorgfältig für genaue Messungen zu befolgen.
Um Konsistenz zu gewährleisten, sollte der Blutdruck täglich zur gleichen Zeit gemessen werden, vorzugsweise in sitzender Position.
Diese Messwerte können dann während pränataler Untersuchungen mit Gesundheitsdienstleistern geteilt werden, um den Managementplan für Präeklampsie zu bewerten.
Es ist jedoch wichtig zu beachten, dass die häusliche Überwachung die regelmäßige pränatale Pflege nicht ersetzen sollte und dass signifikante Veränderungen oder Bedenken sofort einem Gesundheitsdienstleister mitgeteilt werden sollten.
Welches Blutdruckmessgerät sollten schwangere Frauen kaufen?
Beim Kauf eines Blutdruckmessgeräts, das klinisch gültige Ergebnisse liefert, ist der wichtigste Teil des Managements von Präeklampsie.
Der Schlüssel zur Auswahl des richtigen Geräts ist, ein Gerät zu wählen, das zuverlässige Messwerte liefert.
Beim Kauf eines Blutdruckmessgeräts ist es entscheidend, mehrere Faktoren zu berücksichtigen, um genaue und zuverlässige Messungen zu gewährleisten, insbesondere für spezifische Gruppen wie Senioren, schwangere Frauen oder Kinder.
Erstens werden Handgelenk- und Fingermonitore im Allgemeinen nicht empfohlen, da sie weniger zuverlässige Messwerte als Oberarmmonitore liefern.
Die Auswahl eines klinisch validierten Monitors für Genauigkeit ist unerlässlich. Wenn Sie sich bezüglich der Validierung eines Monitors unsicher sind, konsultieren Sie einen Gesundheitsfachmann oder Apotheker für Anleitung.
Für spezifische Gruppen wie Senioren, schwangere Frauen oder Kinder stellen Sie sicher, dass der Monitor für diese Bedingungen validiert ist, da ihre Blutdrucküberwachungsbedürfnisse unterschiedlich sein können.
Zuletzt ist die Passform der Manschette entscheidend für eine genaue Messung. Messen Sie den Umfang Ihres Oberarms und wählen Sie einen Monitor mit einer Manschettengröße, die zu Ihrer Messung passt.
Eine richtig sitzende Manschette ist der Schlüssel für genaue Messungen und eine wichtige Überlegung bei der Auswahl des besten Blutdruckmonitors.
Zwei der am meisten empfohlenen Modelle sind der CheckMe BP2 und der Oxiline Pressure X Pro.

Das erste Produkt ist der Pressure X Pro von Oxiline, eine bekannte Marke mit Sitz in den Vereinigten Staaten, speziell Oxiline LLC. Dieses Gerät ist sehr beeindruckend und bietet die folgenden herausragenden Funktionen.
- FDA 510(k)-Zulassung
- Kompatibilität mit einer mobilen App
- Verwendet den VIBRA™ TX-Sensor zur Erkennung des arteriellen Drucks
- Bluetooth-Konnektivität
- Unterstützt durch eine lebenslange Garantie
- Unterstützung mehrerer Benutzer
Das zweite bemerkenswerte Produkt stammt von CheckMe Care, einem Unternehmen mit Sitz in Shenzhen, das für seine außergewöhnliche App-Schnittstelle und Datenvisualisierungsfähigkeiten bekannt ist. Der CheckMe BP2 hebt sich mit seinen beeindruckenden Funktionen von der Masse ab, wie nachstehend hervorgehoben.
- Kompatibilität mit mobiler App
- EKG-Funktionalität mit KI-Analyse
- Sowohl Wi-Fi- als auch Bluetooth-Konnektivitätsoptionen
- Wiederaufladbare Batterie
- Ausgestattet mit einem OLED-Bildschirm
- Echtzeit-Tracking-Fähigkeit
Wie interpretiert man eine Blutdrucktabelle zur Überwachung von Blutdruckmesswerten?
Die Interpretation einer Blutdruckwerte tabelle ist wesentlich für die Überwachung von Blutdruckmesswerten, insbesondere für Personen, die Bedingungen wie Präeklampsie verwalten.
Laut der Mayo-Klinik besteht das Verständnis von Blutdruckmesswerten darin, die Bedeutungen der systolischen und diastolischen Zahlen zu kennen.
Systolischer Blutdruck (Oberer Wert): Misst die Kraft, die das Herz bei jedem Herzschlag auf die Wände der Arterien ausübt.
Diastolischer Blutdruck (Unterer Wert): Misst die Kraft, die das Herz zwischen den Schlägen auf die Wände der Arterien ausübt.
Das American College of Cardiology und die American Heart Association kategorisieren Blutdruck in vier allgemeine Kategorien.
- Normaler Blutdruck: Systolisch unter 120 mm Hg und diastolisch unter 80 mm Hg. Wenn Ihre Werte hier liegen, sollten Sie gesunde Gewohnheiten beibehalten oder annehmen.
- Hochnormaler Blutdruck: Systolisch zwischen 120-129 mm Hg und diastolisch unter 80 mm Hg. In diesem Fall sollten Sie ebenfalls gesunde Gewohnheiten beibehalten oder annehmen.
- Hypertonie Grad 1: Systolisch zwischen 130-139 mm Hg oder diastolisch zwischen 80-89 mm Hg. Hier sind Lebensstiländerungen erforderlich und Sie sollten mit Ihrem Arzt über die Einnahme eines oder mehrerer Medikamente sprechen.
- Hypertonie Grad 2: Systolisch 140 mm Hg oder höher oder diastolisch 90 mm Hg oder höher. In diesem Stadium wird empfohlen, einen gesunden Lebensstil anzunehmen und mit Ihrem Arzt die Möglichkeit zu besprechen, mehr als ein Medikament einzunehmen.
Ein Blutdruckwert über 180/120 mm Hg gilt als hypertensiver Notfall oder Krise und erfordert sofortige medizinische Aufmerksamkeit.
Für eine genaue Blutdruckmessung berücksichtigen Gesundheitsdienstleister normalerweise den Durchschnitt von zwei oder mehr Messungen aus drei oder mehr Arztbesuchen. Dieser Durchschnitt hilft, den geeigneten Behandlungsplan zu bestimmen.

 Robin Backlund is a dedicated journalist and a medical student who has written several articles and essays exposing the falseness and hollowness of online resources in the medical science niche.
Robin Backlund is a dedicated journalist and a medical student who has written several articles and essays exposing the falseness and hollowness of online resources in the medical science niche.